Лапароскопическая холецистэктомия
Желчнокаменная болезнь – наиболее часто встречаемая патология органов брюшной полости, в структуре заболеваний пищеварительной системы составляет до 20 %.
Хирургическое лечение
К сожалению, консервативные и «народные» методы лечения желчнокаменной болезни малоэффективны. Рано или поздно пациенту обязательно требуется хирургическое лечение – холецистэктомия.
Лапароскопическая холецистэктомия за последние 30 лет стала ведущим методом и является «золотым стандартом» лечения желчнокаменной болезни в силу своей малоинвазивности. На сегодняшний день во многих странах мира она является самой распространенной операцией на органах брюшной полости.
Преимущества лапароскопической холецистэктомии:
- минимальная травма брюшной стенки;
- легкий послеоперационный период;
- короткое пребывание в хирургическом стационаре;
- лучший косметический результат: за короткое время после операции следы от проколов становятся практически незаметными;
- позволяет выполнять дополнительные хирургические вмешательства при сопутствующей хирургической патологии.
- хронический калькулезный холецистит;
- полипы и холестероз желчного пузыря;
- хронический бескаменный холецистит;
- бессимптомный холецистолитиаз (крупные и мелкие конкременты).
Преимущества хирургического лечения желчнокаменной болезни в медицинском центре «ЛОДЭ»
- Минимальные сроки ожидания консультации, предоперационного обследования, госпитализации и оперативного лечения.
- Возможность получения эффективного современного высокотехнологичного лечения вне зависимости от гражданства, места прописки, наличия медицинской страховки или направления врача.
- Индивидуальный подход к каждому пациенту и оптимизированные процессы лечения, основанные на соблюдении утвержденных в РБ стандартов оказания медицинской помощи и применении высокоэффективных рациональных решений.
- Использование во время операций современных схем анестезии, которые не несут выраженного токсического воздействия.
- Применение в ходе операции новейшего высокотехнологичного видеоэндоскопического инструментария и оборудования, которое позволяет значительно улучшить косметический результат операции (минимизировать зону инвазии), уменьшить выраженность отека и зону онемения кожи.
- Доступные цены, универсальное соотношение цены и качества
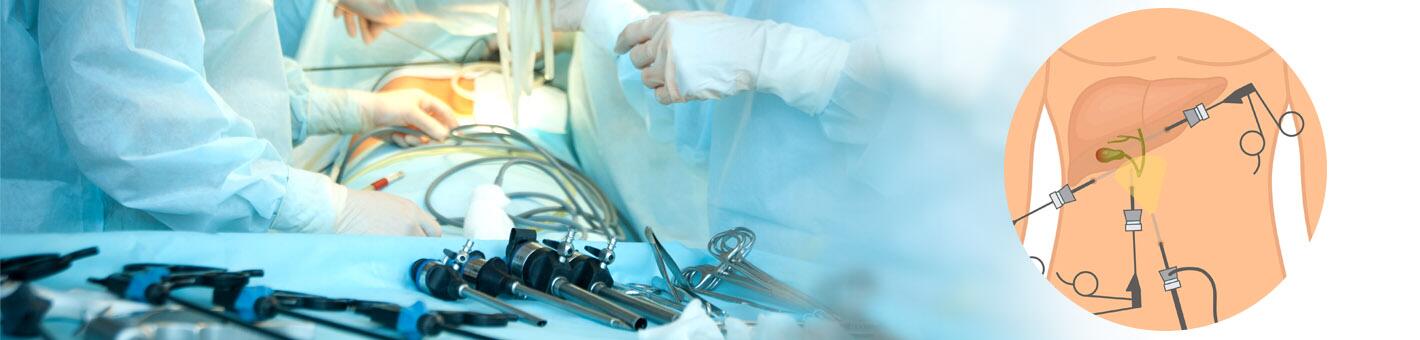
При удалении желчного пузыря методом лапароскопии хирург делает 4 очень маленьких разреза. Один выполняется в пупке или возле него, хирург через этот разрез вводит инструмент, который называется лапароскоп. Лапароскоп – это тонкая трубка с видеокамерой на конце. В брюшную полость (живот) нагнетается углекислый газ, чтобы она расширилась. В результате создается пространство, позволяющее хирургу свободно видеть органы и ткани. Через остальные отверстия вводятся другие инструменты для удаления желчного пузыря. Затем желчный пузырь извлекается через разрез в пупке.
Операция выполняется под общей анестезией, длится 40-60 минут.
При лапароскопической холецистэктомии крайне редки нежелательные эффекты и послеоперационные осложнения – не более 0,2 % от общего количества вмешательств.
После выполнения лапароскопической холецистэктомии пациент ближайшие 2 часа проводит в операционном блоке «ЛОДЭ» для контроля за адекватным выходом из состояния наркоза, затем его переводят в палату, пребывание в стационаре составляет 1-2 дня. Через 4-6 часов после хирургического вмешательства можно вставать, на следующий день – принимать жидкую пищу.
После удаления желчного пузыря его функцию (хранение желчи, которая вырабатывается в печени и помогает организму переваривать жиры) начнет выполнять печень.Общие правила питания после операции:
Частое, дробное питание. Прием пищи каждые 3,5-4 ч.
- 1-й день голод.
- Через 24 часа после операции – минеральная вода без газа или отвар шиповника без сахара (маленькими глотками, не более 1 литра в сутки).
- Через 36–48 часов – минеральная вода без газа, несладкий кисель из сухофруктов, несладкий некрепкий чай, нежирный кефир в объеме 1–1,5 л в течение суток (по 100–150 мл на один прием через каждые 3 часа).
- На 2–4-й день диета № 0. Состоит из богатой витаминами жидкой или полужидкой пищи с небольшой энергетической ценностью до 1000 ккал в сутки. Используются следующие продукты: фруктовые и ягодные соки с сахаром, слабый мясной бульон, кисели, желе, яйца всмятку, чай с сахаром, сливочное масло. Прием жидкости должен составлять не менее 2 л в сутки.
- Хлеб пшеничный вчерашней выпечки, сухарики из пшеничного хлеба.
- Закуски – сыр неострый.
- Супы – протертые из овощей, круп на овощном отваре; суп-пюре из моркови, цветной капусты.
- Мясо и рыба – нежирные сорта мяса, рыбы в виде суфле, кнелей, паровых котлет; курицу отварную разрешается куском.
- Яйца – 1 яйцо в день – белковый паровой омлет, суфле белковое.
- Молоко и молочные продукты: молоко при хорошей переносимости, творог низкожирный, пресный в виде суфле, пудингов, сметана только как приправа.
- Овощи – картофель, тыква, цветная капуста, кабачки, морковь в отварном, запеченном и тушеном виде.
- Фрукты и ягоды спелые, сладкие сорта в виде протертых компотов, киселей, муссов, желе.
- Сладости – резко ограничиваются.
- Соусы молочные, сметанные, фруктовые подливы.
- Напитки – фруктовые, ягодные соки и отвары.
Сырые овощи и фрукты.
Редис, редька, лук, чеснок.
Мясные, рыбные и грибные бульоны.








